1型糖尿病という病気を聞いたことがありますか?
同じ糖尿病でも、1型と2型の二つの病態は、原因や症状、治療法にも大きく異なる特徴が。
「糖尿病」と聞くと、一般的に想像されるのは、中高年の病気、血糖値が高い、甘いものを食べると状態が悪化する、食生活や運動不足が原因、肥満体形の人が多い、症状が現れにくい、飲み薬で治す、などが多いと思います。これは、主に2型糖尿病です。
1型糖尿病について正しく病態の特徴を理解することで、日常生活で気を付ける点や、治療法に関しても納得したうえで実践することができます。
今回の記事では、特に1型糖尿病に焦点をあて、2型糖尿病と比較しながら、その病態や原因、特徴などを分かりやすく説明していきましょう。1型糖尿病に対する知識を深め、安定した血糖コントロールの維持と、1型糖尿病と共に生きるコツについて知り、お役立てください。
1型糖尿病は幼い子も発症する特殊な糖尿病
1型糖尿病は、糖尿病全体の約5%と言われており、小児から若い方を中心に発症し、幅広い年齢層の患者さんがいることが知られています。人口10万人あたりでは、約90人の方が1型糖尿病にかかっていることに1)。
1型糖尿病は、生命の危機に瀕するような、著しいインスリンの欠乏状態となる疾患で、急に発症することも多い。
私達のからだは、普段食事をすることで血液中の糖分(ブドウ糖)、つまり血糖値が上昇し、さまざまな生体反応を起こします。
血糖値の上昇に対して、胃の近くにある膵臓という臓器の、ランゲルハンス島β細胞からインスリンというホルモンが分泌され、その作用により血液中のブドウ糖が各細胞内に取り込まれ、上昇した血糖値が正常範囲に。
この膵臓のランゲルハンス島に、何らかの原因により炎症が生じると、ランゲルハンス島β細胞が破壊されてしまい、インスリン分泌がされなくなります。これにより、血液中のブドウ糖が細胞内に取り込まれなくなることで、細胞がブドウ糖を利用できなくなり、血糖値が異常に上昇し、さまざまな症状が2)。
1型糖尿病の発症のはじまりは、糖尿病にかかったことがないのに空腹時血糖が126mg/dl以上、または、常に200mg/dl以上の血糖値となっている場合や、すでに2型糖尿病を治療中に血糖コントロールが悪化したという場合が多いです。
血糖値の急激な変化や症状の変化が生じた際に、1型糖尿病を発症した可能性が考えられます。また、1型糖尿病は2型糖尿病とは異なり、急に発症することが多いのも特徴です。
一方、2型糖尿病は、インスリンによる血糖降下作用(インスリン感受性)が低下している事や、インスリン分泌の低下が原因で血糖値の上昇が生じます。したがって、2型糖尿病に対しては、インスリン感受性の低下や分泌低下などの個々の原因、症状に対する治療(運動療法、食事療法のほか、内服薬、インスリン投与等)が。
2型糖尿病に比較して、1型糖尿病のインスリン分泌低下の程度は著しいため、1型糖尿病の治療はインスリンを投与します。インスリン分泌が枯渇しているため、インスリン投与を行わないと、生命の危機に瀕する状態に2)。
 院長 藤田
院長 藤田特に、以下で説明する劇症型1型糖尿病の場合、数日の経過で急激に症状が悪化し、致命的となることもあるので、注意が必要です。
1型糖尿病は自己免疫疾患の一つである可能性
1型糖尿病の原因は、膵臓のランゲルハンス島β細胞が破壊されることですが、β細胞が破壊される原因については未だよくわかっていません。
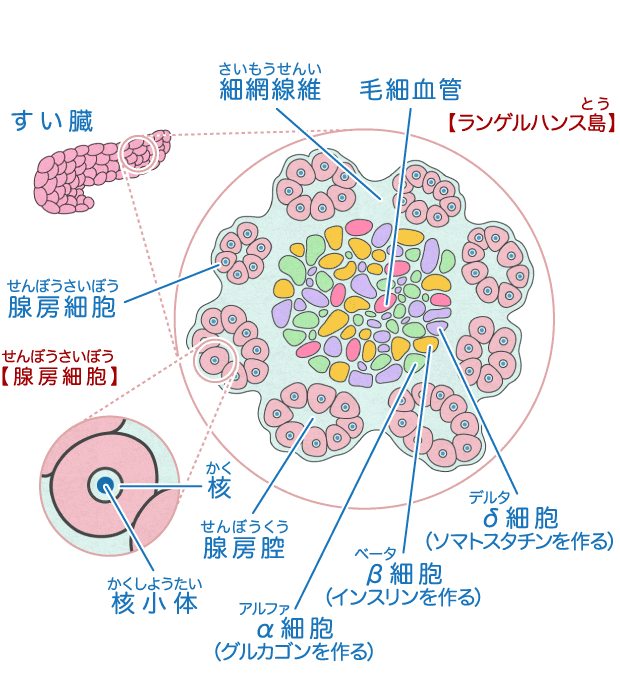
考えられる原因として、本来は病原体などの外敵を排除するためにある自分の免疫(抗体)が、自分の細胞や臓器を外敵とみなして攻撃してしまう「自己免疫反応」ではないかと言われています。自分自身のβ細胞を外敵と誤認識し、攻撃することによってβ細胞を破壊。
抗GAD抗体や抗IA-2抗体などの膵島関連自己抗体が、自分のβ細胞を攻撃する要因として報告されており、これらが1型糖尿病の診断に用いられます。自己抗体が関連したものを自己免疫性とし、自己抗体の存在が証明されない1型糖尿病を特発性と分類3)。
1型糖尿病のタイプは、病態の進行度合いによって分類される
1型糖尿病の原因である膵臓β細胞の破壊は、一般的に進行的であり、徐々にインスリンが分泌されなくなり、生きていくために注射でインスリンを投与する必要があります。この病態の進行する早さによって「劇症型」「急性発症型」「緩徐進行型」に3つに分類。
 院長 藤田
院長 藤田ここでは、それぞれのタイプ別の特徴や症状、受診までに気をつけるべき症状などについて説明していきます。
劇症1型糖尿病
劇症型1型糖尿病は、最もβ細胞が破壊される速度が早く、発症からインスリン治療が欠かせなくなるまでの期間が短いタイプの1型糖尿病。
劇症1型糖尿病となるのは、ほとんどが20歳以上で、発症に男女差はなく、女性が妊娠中に1型糖尿病を発症する場合は劇症発症1型糖尿病であることが多いです5)。
また、劇症1型糖尿病の約70%の症例で、発症の前兆として発熱、咽頭痛などの感冒様症状が現れています。
 院長 藤田
院長 藤田発症からおよそ1週間程度でインスリン治療が必要な状態となり、治療が適切に行われなかった場合は、糖尿病性ケトアシドーシスという病態に。
糖尿病性ケトアシドーシスは、インスリンが欠乏することで生じる合併症の一つで、口渇、多尿、体重減少、全身倦怠感、高度な脱水などの症状が現れます。
細胞のエネルギー源である血液中のブドウ糖を、インスリンが欠乏して細胞内に取り込めないため、全身の細胞がエネルギー不足に。その際、エネルギー源としてブドウ糖の代わりに脂肪が使われることで、ケトン体という物質が血液中に増加し、それによって血液が酸性傾向となります。
劇症型1型糖尿病では、血液検査結果で自己抗体が検出されないことが多く、また、発症からの経過も極めて早いために、過去数カ月の血糖の推移を表す指標(HbA1c)の値も比較的正常範囲に近くなっていることが特徴です。
急性発症1型糖尿病
このタイプの1型糖尿病が最も多く、糖尿病の症状が出始めてから数カ月という期間をかけて、徐々にインスリンが不可欠な状態になる経過をたどります。急性発症1型糖尿病では、血液検査結果で自己抗体が検出されることが多いです。
緩徐進行型1型糖尿病
緩徐進行型1型糖尿病は、半年から数年かけて徐々にインスリンが不可欠な状態へと進行。
発症の初期は、インスリン分泌能が残っているので、2型糖尿病と同じようにインスリン注射をしなくとも食事療法や運動療法、内服薬などで血糖コントロールが可能ですが、経過中に血液検査で自己抗体が検出され、緩徐進行型1型糖尿病と診断されます。
発症する年代は30~50歳であり、β細胞の障害は、女性に比べて男性の方が速く、症状の悪化も同様です。
緩徐進行型1型糖尿病の治療は、早期からの少量のインスリン加療で、これにより、血糖値コントロールの安定化だけでなく、糖尿病に伴う合併症予防、さらには緩徐進行型1型糖尿病の進展阻止を図ることが可能となります6)。
1型糖尿病の治療は、インスリン注射が基本
1型糖尿病患者さんと、健常人のインスリン分泌様式の違いを比較したうえで、1型糖尿病に対する治療方法について説明していきましょう。
私たちの体の中で、インスリンは血液中のブドウ糖を各細胞内に取り込ませる働きをし、ブドウ糖が細胞のエネルギーとなり生体活動が行われています。
細胞内に取り込まれるのに伴い、血液中のブドウ糖量(血糖値)は低下。インスリンは食事に応じた血糖値の上昇に反応して、血液中に膵臓から分泌され(追加分泌)、血糖値を上昇し過ぎないように調整する働きをします。
健常人のインスリン分泌は1日中を通してベースとなるインスリン分泌(基礎分泌)がありますが、この基礎分泌と食後の追加分泌が1型糖尿病では欠如するために、インスリン注射によって、通常の分泌様式に似せて血液中のインスリン濃度の変化を再現させることが治療の基本です。
基礎分泌と追加分泌の分泌様式は、分泌のタイミングと、インスリンの作用時間が異なります。基礎分泌は1日中効き目が持続する様式であり、追加分泌は、食後の血糖値の上昇に応じて一時的に効果を示す様式です。
 院長 藤田
院長 藤田基礎分泌に対しては持効型インスリン、追加分泌に対しては速効型または超速効型インスリンを使用します。組み合わせて投与することで、健常人のインスリン分泌様式を再現し、1型糖尿病における高血糖を治療し、合併症の発生や進行を予防。
膵臓からのインスリン分泌が枯渇した1型糖尿病の患者さんの血糖値は、注射によるインスリン投与と、毎日の食事や運動、日常生活におけるストレスや病気、精神状態によっても変化するため、良好な血糖値のコントロールは容易ではありません。
実際に、基礎分泌に対する持効型インスリンと、追加分泌に対する毎食事に合わせた速効型/超速効型インスリンだけの投与だけでは、食事内容や運動強度の変化に伴う血糖値の変化や、夜間の血糖のコントロールが困難な場合があります。
このような1型糖尿病のコントロール困難な血糖値に対しては、インスリンポンプ療法(持続皮下インスリン投与療法:Continuous Subcutaneous Insulin Infusion: CSII)が有効。
これは、小型の携帯型インスリンポンプを用いて、皮下に留置したやわらかい注射針(カニューレ)を通じて、持続的に超速効型インスリンを注入する方法です。
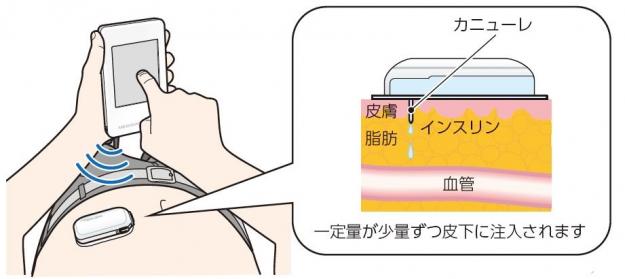
注入パターンをあらかじめプログラムしておき、時々刻々と注入量を調整することで「基礎分泌」を補うことができ、さらにポンプのボタン操作で食事前にインスリンを追加で注入して「追加分泌」を補うことができます。細かな調整により、血糖コントロールを良好に維持することが可能です。
患者さんの生活スタイル、食事内容、運動強度などに対応させて投与インスリン量を調整できる仕組みになっています。皮下に留置するカニューレは数日に1回の交換ですみます。
最新型のインスリンポンプは、持続的に血糖値測定を行うセンサーと連携し、インスリンポンプにリアルタイムの血糖値を表示させることが可能となり、高血糖時や低血糖時のアラーム機能も。また、持続血糖値測定センサーとインスリンポンプが常に連携し、自動的にインスリン投与量を調整する機能をもった機器も開発が進められています。
その他の治療方法として、膵臓を移植する手術療法が。これは、実際には腎不全を伴った患者さんに対する膵臓と腎臓を同時移植する大きな手術です。
また、膵臓のインスリンを作るβ細胞を含む膵島を特殊な方法で分離して、点滴で1型糖尿病患者さんに移植する方法もあります。
これらの手術療法は、インスリン投与が必要な患者さんの膵臓機能の回復が見込まれる治療法として画期的ではありますが、まだ実施数が少ないのが現状です。
また、昨今の研究が進むなかで、iPS細胞による患者さん自身の細胞から、膵臓の細胞を再生させる再生医療の開発も進んでおり、今後の新しい1型糖尿病治療法が期待されています。
1型糖尿病にも食事療法や運動療法が大事でも、スポーツなど激しい運動をする場合は要注意
 院長 藤田
院長 藤田続いて、1型糖尿病患者さんの食事と運動についてみていきましょう。
食事と運動は、糖尿病治療においては基本となる治療方法です。
食事の中には、血糖値に直接的に影響を与えるものがあり、食材の量と内容を考慮した食べ方が大切になります。基本的には、暴飲暴食のような食べ方でなければ、健常人と同じような内容でいかまいません。
しかし、インスリン治療が必須である1型糖尿病患者さんは、食事だけではなく、その方の生活スタイルも血糖値や合併症の発生に影響するので、主治医の先生や管理栄養士さんと方針についてよくお話することが大切です。
特に、食事中の穀物や米などの炭水化物は、血糖値の上昇に大きく関連します。
食事に含まれる炭水化物量に合わせて投与するインスリン量を調整する方法や、投与予定のインスリン量に合わせて炭水化物量を調整する「カーボ(炭水化物)カウント」と呼ばれる方法が。
炭水化物・糖質を含む食品について知識をつけ、食品の選び方や適切な1人前量についての知ることを目標とする「基礎カーボカウント」と、摂取した炭水化物・糖質量に合わせてインスリン量を調整する「応用カーボカウント」があります。
基礎カーボカウント
基礎カーボカウントは、1日に必要な適正糖質量を3食に分けて食べることで、食後血糖値の上昇を一定に保ち、血糖コントロールを行う方法で、主に2型糖尿病患者さんを対象です。
一方で、1型糖尿病患者さんの治療目標は、血糖コントロールを良好に保ち、命に関わるような急性・慢性合併症の発症と悪化を防ぐことにあります。以前は、2型糖尿病患者さんと同様に、担当医師や管理栄養士と決めたインスリン投与量を毎日打つ方針が主でした。

さまざまなライフスタイルの中で、毎回食べる食事量(糖質量)や時間帯が異なると、高血糖や低血糖になることがあります。そのため、外食やさまざまなイベント、旅行などを避けるようになり、必然的に毎日同じメニューを同じ時間帯に摂取する生活を余儀なくされていました。
応用カーボカウント
ここで登場したのが、摂取した糖質量に合わせてインスリン投与量を調整する応用カーボカウントです。応用カーボカウントが食事療法の一つとして用いられることで、成人1型糖尿病患者さんの血糖コントロール、生活の質、食生活の自由度の改善に結び付くという結果が得られています9, 10)。
応用カーボカウントで必要となるインスリン単位数や、どのような食事内容で追加投与を行うかについては、考える内容がいくつかあるので複雑になりがちです。ぜひ、主治医の先生や管理栄養士さんとまずはご相談のうえで始めていただくのが良いでしょう。
応用カーボカウントについての知識をつけてから、必要なインスリン単位数を自身で決めることで、血糖をコントロールしているという実感にもつながります。
次に、1型糖尿病患者さんの運動について考えてみましょう。
1型糖尿病患者さんの運動
基本的に、1型糖尿病患者さんは、重い合併症がなく、血糖値が落ち着いていれば、特に運動制限はありません。
実際、スポーツ選手の中にも、1型糖尿病を治療されている方がいらっしゃいます。
 院長 藤田
院長 藤田一方で、運動を中止または制限した方がよい状態には、以下のような場合があります。
- 血糖値が安定していないとき
- 脱水があるとき
- 急性合併症(ケトアシドーシスの状態)があるとき
- 感染症があるとき
- 自律神経障害が進んでいるとき
- 網膜症が進んでおり、眼底出血があるとき
- 腎臓の病気が進んでいるとき
- 重い心臓病や肺の病気があるとき
- 骨や関節の病気があるとき
また、運動時は、運動によって筋肉を動かすために、ブドウ糖が積極的に消費されます。これによって、運動の最中に低血糖になることがあるので注意が必要です。
低血糖の対策として、血糖値をこまめに測ることや、長時間行う運動の前には間食を摂っておくこと、運動前後のインスリン単位数をいつもよりも少なめに注射することなどが必要です。
具体的には、主治医の先生とあらかじめ相談しておくのが良いでしょう。
食事療法や運動療法については、これまでご説明した内容以外にも、さまざまなサイトや情報がインターネット上にあるので、1型糖尿病に関する知識を高めるために利用してください。
1型糖尿病と低血糖
低血糖の代表的な症状は、冷や汗や強い空腹感、悪心、倦怠感やあくび、集中力の低下や会話の停滞があります。さらに、低血糖症状が進行すると、頻脈、発汗、血圧上昇や震え、顔面蒼白の症状が。
命の危険に瀕するほどの低血糖となると、異常行動や意識消失、けいれんや昏睡といった症状が出現します。低血糖の予防とともに、低血糖症状の初期症状にいち早く気づき、正常血糖値まで回復させることが重要です。
患者さん本人が、いつもと異なる症状に気づき、その場合に備えてブドウ糖錠を携帯しておくなどの対策が大切。
お子様や症状に気付きづらい方、症状を訴えられない方の場合は、周囲の方や身近な家族に低血糖症状について伝えておきましょう。いつもと異なる様子がある場合や、低血糖が疑われる状態の際には、ブドウ糖を与えてもらうことや、対応方法について事前に話し合っておくことが大切です。
インスリン製剤についての注意点
1型、2型糖尿病治療に使用するインスリン製剤は、室温保存で問題はありませんが、冷たくなると注射後の痛みが強くなることがあります。また、インスリン製剤は、凍結させたり、炎天下の車内に放置することでも効果がなくなるので、保管方法には注意が必要です。
 院長 藤田
院長 藤田飛行機に乗るときは、必ず手荷物として客室内に持ち込んでください。
シックデイについて理解しておきましょう
インスリン療法中に風邪や発熱、胃腸炎、下痢などの病気にかかった際に、シックデイという状態が起きることがあります。他の病気によって、インスリンの作用を妨げるホルモンが分泌され、血糖が高くなりやすくなる病態です。
シックデイでは、風邪などで体調が悪く、食事摂取量が減ったとしても、インスリン作用が妨げられるために血糖が高くなることがあります。シックデイでは、食事が摂れないからといってインスリン投与を中断することや、投与単位数を減量すると高血糖を招き、ケトアシドーシス、さらには昏睡が起きることがあります。
特に、SGLT2阻害薬を服用中の方や、インスリンポンプを使用している方は注意が必要です。
インスリンを注射する部位は、毎回変えてみましょう
インスリンを皮下投与する部位は、毎回少しずつ違う部位に変えると良いでしょう。毎回同じところに注射していると、注射部位の皮膚病変(皮下硬結)が生じて、インスリンが効きにくくなることがあります。
インスリンを投与するのにおすすめの部位は、腕の外側(上腕外側部)、へそ以外のお腹のやわらかい部分(腹壁)、太ももの外側(大腿部の上半分の外側)、おしりの外側のやわらかい部分(でん部)です。
お腹が最も適しており、インスリンが速やかに吸収されます。また、投与部位によって吸収される速度が異なるので、お腹ならお腹と決め、毎回少しずつ注射部位をずらすことが良好な効果のために大切なポイントとなります。
子どもが1型糖尿病であれば、学校の先生と連絡を密にとりましょう
1型糖尿病は、小児期や思春期に発症することが多く、その治療は成長や発達、糖尿病への理解度に応じて行うことになります。
小児や成長期の1型糖尿病患者さんの場合の食事療法は、成長に見合う十分なエネルギー摂取が必要です。安定した血糖コントロールを維持するため、また低血糖を避けるためにも規則正しい3回の食事や、血糖値が低下しやすい時間帯の間食・補食を摂ることに気をつけることが大切です。
おやつに関しては、他のみんなと同じように食べるということも大切。基本的に食事制限はありませんので、同じ性別・年齢の子供と同等なエネルギーを摂取し、みんなと同じ量を楽しく食べられるようにしましょう。
運動に関しても、参加してはいけない活動や行事はありませんが、活動や行事の予定に合わせてインスリンをあらかじめ調整することは大切です。
学生の方が体育の授業や部活動に参加する際は、運動によって血糖値が低下することがあるので、インスリン量の調整と共に、低血糖を予防するために補食を適宜行うことが大事。
補食には二種類あり、すぐに血糖値を上げる必要がある場合は、ブドウ糖を食べます。長い時間血糖値を上げたい場合は、炭水化物+タンパク質・脂質(牛乳やヨーグルト、ビスケットなどを組み合わせます)を。
低血糖症状は、子供によってさまざまなので、ご家庭で低血糖症状の情報を集め、学校や保育園などの先生と共有することが、予防する観点で大切です。
「急に無口になる、大人しくなる」「機嫌が悪くなる」「聞き分けが悪くなる」のような、いつもと違う様子には注意してください。血糖値が低くなって気分が悪くなった際は、早めに先生に伝え、ブドウ糖を食べるなどの対応を事前に相談しておくと良いでしょう。
低血糖予防を意識し過ぎて間食や補食が必要以上に増えると、インスリン必要量も増えてしまい、結果的に肥満に。適切な間食・補食、規則正しい食生活の維持が、小児や成長期の方の食事療法として大切な内容となります。
まとめ
1型糖尿病は、適切なインスリン治療を継続すれば、食事制限や運動制限をすることなく、生活を送ることが可能。良好な血糖コントロールと、合併症の発生を予防することや、合併症の進行予防が治療の目的です。
まずは、正しい1型糖尿病に対する知識をつけ、自分自身の病態を理解することが大切となります。お子様の場合は、担任の先生や周囲環境との連携が必要となり、低血糖時の対応を身近な方々に知ってもらうことも大切です。
1型糖尿病とともに暮らす際の日常生活での工夫や、生活するうえでの具体的な知恵に関しての情報収集は、同じ病気を持っている方々との情報交換が有効な場合もあります。「1型糖尿病・インスリン依存状態の患者と家族支援団体」や「日本IDDMネットワーク」などのサポートも積極的に活用してください。
糖尿病をお持ちのお子さんに使える医療費助成制度(小児慢性特定疾患医療費助成制度、特定児童扶養手当)も活用されるとよいでしょう。
1型糖尿病であっても、進学や就職、結婚や出産を経験し、糖尿病がない方と変わらない生活を送ることが可能です。このページを参考にしていただき、正しい知識を身に付け、自分の生活様式に合った治療方法やインスリン投与を行い、安定した血糖コントロールの維持を心がけてください。
参考文献
- 「インスリン分泌が枯渇した1型糖尿病」とは. 平成29年度 厚生労働科学研究補助金 1型糖尿病の実態調査、客観的診断基準、日常生活・社会生活に着目した重症度評価の作成に関する研究. 2018年7月
- 日本糖尿病学会. http://www.jds.or.jp/modules/citizen/index.php?content_id=2
- 糖尿病診療ガイドライン2019. 2019年
- 科学的根拠に基づく糖尿病診療ガイドライン2013. 2013年
- Shimizu I, et al. Clinical and immunogenetic characteristics of fulminant type 1 diabetes associated with pregnancy. J Clin Endocrinol Metab 91(2):471-476, 2006. doi: 10.1210/jc.2005-1943. Epub 2005 Nov 8.
- 小林哲郎. 緩徐進行型1型糖尿病(Slow progressive IDDM:SPIDDM).日本内科学会雑誌. 99(Suppl):96a, 2010. https://doi.org/10.2169/naika.99.96a
- 池上博司. 1型糖尿病の病態と治療の最前線. 日本内科学会雑誌. 108(9):1946-1953, 2019. https://doi.org/10.2169/naika.108.1946
- 国立国際医療研究センター 糖尿病情報センター. http://dmic.ncgm.go.jp/general/about-dm/050/020/02.html#02
- 小須田南. トピックス:カーボカウント. 日大医学雑誌. 78(4):247-250, 2019. https://doi.org/10.4264/numa.78.4_247
- DAFNE Study Group. Training in flexible, intensive insulin management to enable dietary freedom in people with type 1 diabetes: dose adjustment for normal eating (DAFNE) randomized controlled trial. Diabet Med 3:4-5, 2003. doi: 10.1034/j.1600-6143.2003.000987_3.x.
- 日本糖尿病学会. http://www.jds.or.jp/modules/citizen/index.php?content_id=9

