院長 藤田
院長 藤田こんばんは。内科総合クリニック人形町 院長の藤田(総合内科専門医)です。
「血圧が高めと言われた」、「健診で高血圧かもと言われた」、という患者さんは、日常的にたくさんいらっしゃいます。総合内科専門医にとって、高血圧はもっともポピュラーな病気のひとつです。
はじめて高血圧の疑いをかけられたとき、いきなり治療が始まるのか、本当に自分は高血圧なのか、心配になりますよね。
今回は血圧の仕組みや高血圧の定義、自覚症状などについて、解説させていただきます。
血圧とは何か?~血圧を決める5つの要素~
私たちは、全身の血管に流れる血液から酸素や栄養素を受け取って生きています。心臓は、この血液を流すポンプの役割を果たし、血管は血液が流れるホースの役割を担っています。
心臓が規則正しく収縮と弛緩を繰り返し、血液を送ることで、全身に血液を届けています。
そもそも血圧とは、ポンプの役割を果たす心臓から送り出された血流が、血管の内壁を押す力(圧力)のことを指します。
血圧は、以下の5つの要素で決定されます。
- 心拍出量(心臓が1回の収縮で送り出す血液量)
- 末梢血管抵抗(末梢血管に流れ込むときに受ける抵抗)
- 循環血液量(身体のなかの血液の量)
- 血液の粘着度(血液のドロドロ具合)
- 大動脈の弾力性(動脈硬化では硬くなります)
2つの血圧数値の違いとは?
血圧を測った際、「120/80mmHg」のように、2つの数字を言われることが多いと思います。
血圧の「上」、「下」とも表現されますが、この数字は収縮期血圧、拡張期血圧とよばれます。
- 収縮期血圧(systolic blood pressure: SBP)
-
血液を送り出すときに心臓が収縮して、血管に強い圧力がかかっている状態の血圧値。最高血圧とも呼ばれています。
- 拡張期血圧(diastolic blood pressure: DBP)
-
血液を入れるために心臓が拡張しているときの血圧値。最低血圧とも呼ばれています。
収縮期血圧と拡張期血圧の差は脈圧といいます。脈圧の正常値は40-60と言われていて、この差が大きいほど動脈硬化が進んでいるといえます。動脈硬化が進行していると、心筋梗塞や脳卒中を起こす危険性が高くなります。
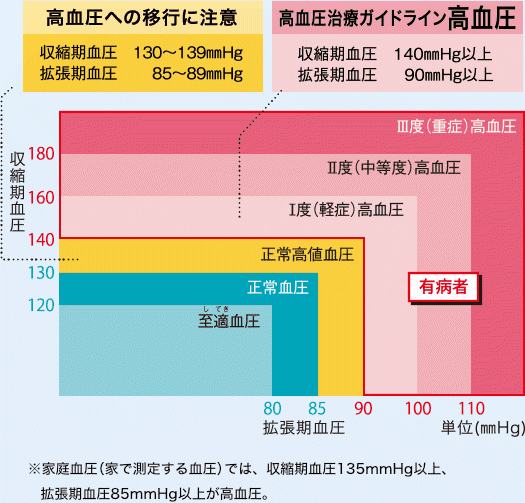
高血圧とは?血圧いくつ以上が当てはまるのか?
https://www.taisho-direct.jp/simages/contents/column/life/hypertension/
高血圧の基準は、家庭血圧で135/85mmHg以上、診察室血圧では140/90mmHg以上と定義されています。高血圧は上図のように、軽症・中等度・重症の3段階に分けられています。
正常血圧の定義は、家庭血圧で115/75mmHg以下、診察室血圧では120/80mmHg以下とされています。
正常血圧と高血圧の間は正常高値血圧と呼ばれており、将来的に高血圧になりやすいため、注意が必要といわれています。
血圧は変動しやすいため、家庭での測定をおすすめします
血圧はとても変動しやすく、常に一定ではありません。血圧を測定する時間、環境によって異なり、季節、食事、運動などの日常生活、精神的ストレスなど、さまざまな要因で変動します。
正確な血圧を把握するためには、家庭などで決まった時間に同じ血圧計を使い、リラックスした状態で測ることが大切です。
診察室での血圧と、診察室以外の場所での血圧が一致しない状態には、主に以下のようなものがあります。

- 白衣高血圧
-
診察室で測定する血圧が高血圧であるが、家庭血圧は非高血圧である状態。
高血圧と診断された患者の15-30%がこれに相当し、割合は高齢者で増加すると言われています1) 。白衣の医師をみたり、診察室に入った緊張で自律神経が乱れ、交感神経が優位になり、一時的に高血圧になることなどが原因と考えられています。
- 仮面高血圧
-
診察室での血圧が非高血圧であっても、診察室の外での血圧が高血圧となる状態(白衣高血圧の逆)。
仮面高血圧は非高血圧者の10-15%、治療中でコントロール良好な高血圧患者の9-23%にみられると言われています2) 。その病態はさまざまですが、臓器障害や脳心血管病のリスクは有意に高くなるため、注意が必要です。
病院や診察室で測る血圧が正常であれば、一見高血圧とは思えず、安心してしまいます。しかし、診察室以外の自宅などで血圧が高くなる場合は、高血圧にともなうさまざまな合併症のリスクが上昇してしまうため、できれば早期に発見したいところです。
仮面高血圧には、以下のような時間ごとの病態や因子が関わっています3) 。

- アルコール・喫煙
- 寒冷
- 起立性高血圧
- 持続時間の不十分な降圧薬
- 職場での精神的ストレス
- 家庭での精神的ストレス
- 身体的ストレス
- 循環血液量の増加(腎不全、心不全)
- 自律神経障害(起立性低血圧、糖尿病)
- 睡眠時無呼吸症候群
- 抑うつ状態
- 認知機能低下
- 脳血管障害
どうして血圧測定が必要なのか
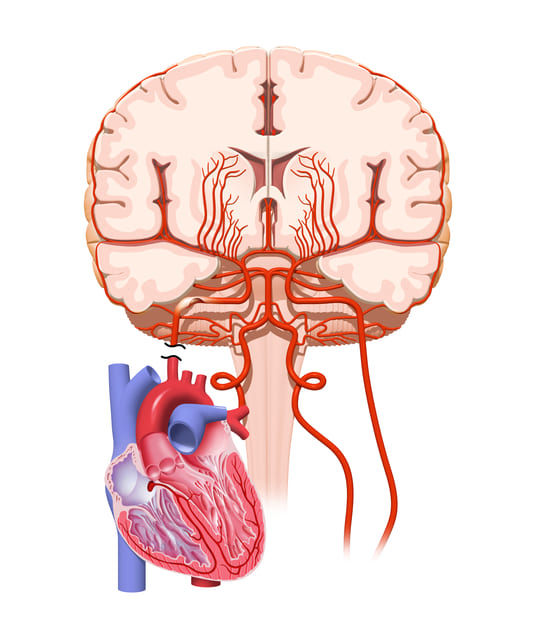
高血圧の状態が長く続くと、身体の様々な血管に負担がかかり、重篤な病気を引き起こす可能性があります。
全身の動脈硬化の結果、脳血管障害では脳卒中、心臓では心筋梗塞、腎臓では慢性腎臓病の原因となります。
高血圧は自覚症状が現れにくいため、血圧計で血圧を測定し、正常かどうかを知る習慣をつけることが大切です。
高血圧の自覚症状とは?
ほとんどの場合、高血圧に特別な自覚症状はありませんが、まれに以下のような症状がみられます。
- 頭痛
- 肩こり
- めまい
- 動悸・息切れ
上記のような症状は血圧がとても高い場合におこる可能性がありますが、どれもありふれた症状で、高血圧に特有とは言えないため、あてになりません。
高血圧は、自覚症状がないままどんどん病状が進行していくため、「サイレントキラー」ともよばれています。治療せずに放っておくと命に関わる重大な病気を引き起こすことにもなります。
 院長 藤田
院長 藤田家庭血圧測定の重要さがわかっていただけたでしょうか?
家庭血圧の測り方
さて、この記事をここまで読んで、家で血圧を測る習慣をはじめてみようと思った、そこのあなた。

測ると言ってもいつどんな風にやったらいいんだ?
悩んでいますよね?わかります。
ここからは、日本高血圧学会推奨の家庭血圧測定の方法をご説明します。
いつ測定するのか?

原則、朝・晩の2回測定し、血圧手帳などに記録することが望ましいです。なるべく同じ条件で、なるべく継続的に測定することが大事ですので、続けられる範囲で負担にならないようにするのがいいと思います。
その上で、理想の測定環境は以下の表の通りになります3) 。
- 静かで適当な室温環境
- 背もたれつきの椅子に座って1-2分の安静後
- 会話を交わさない環境
- 測定前に喫煙、飲酒、カフェインの摂取を行わない
- カフ位置を心臓の高さに維持できる環境
- 排尿後
- 朝の服薬前
- 朝食前
- 座って1ー2分安静後
- 座って1-2分安静後
どんな風に測定するのか (測定回数)?
1度の測定機会にできれば2回測定してください。すべての測定値を血圧手帳に記録し、評価の際はその平均を使用します。
ただし、「2回測定するのは面倒だ」、「時間がかかるからやりたくない」という場合は無理に行う必要はありません。継続して測定する習慣が大事ですので、1回でも記録をつけ続けていただくほうが望ましいです。
家庭血圧測定は、できるかぎり長期間、原則として一生涯記録し続けるのが良いとされています。
 院長 藤田
院長 藤田健康のバロメーターとして、家庭血圧を習慣にしましょう。
まとめ
血圧のしくみから、よくある白衣高血圧や仮面高血圧についてご説明しました。高血圧では自覚症状が乏しいため、家庭血圧の測定が重要であることを繰り返してお伝えさせてください。
家庭血圧による高血圧の診断、降圧薬の効果判定には、7日間の朝・晩の血圧それぞれの平均値を用いることが推奨されています3) 。
高血圧において正しい診断や治療を行うためには、患者さんのご家庭での協力が不可欠です。
ぜひ、家庭血圧測定の習慣化に取り組んでみてください。
以上
この記事を書いた人

内科総合クリニック人形町 院長
日本内科学会認定内科医・総合内科専門医
東京大学医学部保健学科および横浜市立大学医学部を卒業
東京大学付属病院や虎の門病院等を経て2019年11月に当院を開業
最寄駅:東京地下鉄 人形町駅および水天宮前駅(各徒歩3分)
参考文献
- Thomas G. Pickering, et al. Ambulatory Blood-Pressure Monitoring. N Engl J Med 2006; 354:2368-2374. doi: 10.1056/NEJMra060433
- Kario K, et al. Silent and clinically overt stroke in older Japanese subjects with white-coat and sustained hypertension. J Am Coll Cardiol. 2001 Jul;38(1):238-45. doi: 10.1016/s0735-1097(01)01325-0.
- 高血圧治療ガイドライン2019 . 日本高血圧学会. https://www.jpnsh.jp/data/jsh2019/JSH2019_hp.pdf